Que s'est-il passé sur la planète Sant...
Voici quelques informations piochées dans l'actualité santé récente.
8 min.

Coronavirus
La recherche est un mouvement perpétuel. Des hypothèses sont confirmées, d'autres infirmées, de nouvelles questions sont posées. D'études en études, les connaissances s'affinent. À l’heure où plus de six milliards de doses de vaccins anti-Covid ont été administrées dans le monde, En Marche fait le point sur ce que la science et la recherche nous apprennent à leur sujet... et sur ce qu’il nous reste à découvrir. Premier point : c'est quoi ces vaccins ?

Tous les vaccins fonctionnent selon le même principe. Il s’agit d’entrainer le système immunitaire à reconnaitre un virus ou une bactérie en lui présentant un fragment ou l’un des composants de ce microbe. Le système immunitaire réagit alors en fabriquant des anticorps dirigés contre ce corps étranger. Plus tard, si nous sommes exposés au vrai microbe, notre système immunitaire va tout de suite le re con naitre grâce à ces anticorps qui vont l’attaquer et le détruire avant qu’il ne puisse causer les symptômes de la maladie.
Sur les quelque 120 vaccins anti-Covid en cours de développement clinique ou déjà mis sur le marché, seuls quatre ont été autorisés par l'Union euro pé enne et sont actuellement administrés en Belgique : Comirnaty® de Pfizer/BioNtech, Spikevax® de Moder na, Vaxzevria® d’AstraZeneca et le vaccin de Janssen/Johnson&Johnson (J&J).
Ces vaccins fournissent des informations aux cellules des muscles du bras – là où ils sont injectés – nécessaires pour fabriquer la protéine Spike, un fragment de la surface du virus SARS-Cov-2 qui cause le Covid. Comment ?
• Les vaccins d’AstraZeneca et de J&J utilisent des vecteurs viraux. C’est-à-dire un autre type de virus, inoffensif pour l’être humain et rendu in capable de se dupliquer, mais qui contient les informations (le mode d’emploi) pour fabriquer Spike.
• Les vaccins de Pfizer/BioNtech et de Moderna utilisent la technique de l’ARN messager (ARNm). Dans ce cas, c’est la molécule d’ARN (code génétique) qui contient les informations pour fabriquer Spike.
Il y a plusieurs facteurs explicatifs :
• Les technologies vaccinales existaient déjà, y compris celle à ARNm, développée il y a une vingtaine d’années.
• Le SARS-Cov-2 s’est avéré bien plus simple à cibler que d’autres virus. Une chance !
• Nombre d’États, d’organismes publics et privés ont massivement financé la recherche, la mise au point et la fabrication à grande échelle des vaccins anti-Covid. Le plus gros bailleur de fonds ? Les États-Unis, avec 11 milliards de dollars.
Aucune concession n'a été faite quant aux exigences strictes habituelles en matière de sécurité, de qualité et d'efficacité des vaccins.
Il y a trois contre-indications :
• Souffrir d'une allergie grave et connue à l’un des excipients des vaccins.
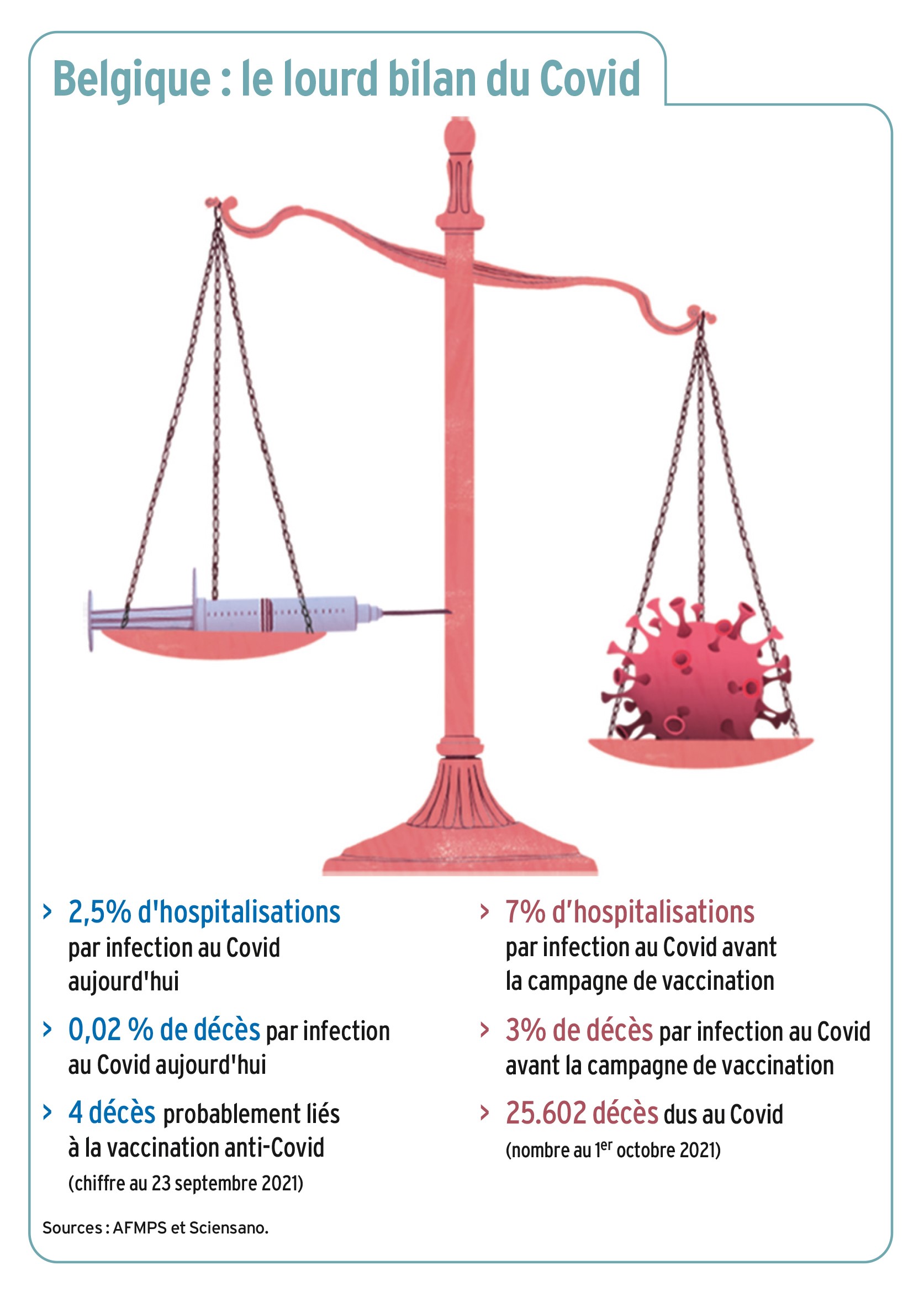
• Pour les vaccins à vecteurs viraux (AstraZeneca et J&J) : avoir déjà fait un syndrome thrombotique thrombocytopénique ou un syndrome de fuite capillaire (maladie qui touche moins d’une personne sur un million). Les quatre décès attribués aux vaccins anti-Covid en Belgique sont liés à ces contre-indications.
Pour toutes les autres pathologies, même graves (cancer, insuffisance rénale, maladies auto-immunes, etc.), la balance risques-bénéfices (1) est nettement favorable à la vaccination.
 Pourquoi est-ce important d’atteindre une couverture vaccinale dans la population ?
Pourquoi est-ce important d’atteindre une couverture vaccinale dans la population ?Lorsque suffisamment de personnes sont vaccinées contre une maladie dans une population, le microbe responsable y circule moins, voire plus du tout.
Dans le cas du SARS-Cov-2, l’enjeu n’est pas tant de le faire disparaitre – ce qui est peu probable à moyen terme – que de gagner du temps sur l’émergence de (futurs) variants. "Les coronavirus mutent régulièrement et de façon aléatoire, rappelle la Pr Sophie Lucas, immunologiste et présidente de l’Institut de Duve de l’UCLouvain. Pour le moment, les vaccins sont efficaces contre les variants connus (y compris les variants Delta et Mu, NDLR), mais rien ne nous garantit qu’ils le resteront contre les variants futurs. Certaines mutations de la protéine Spike pourraient diminuer signi ficativement leur efficacité..."
C'est difficile à préciser à ce stade, mais plus une maladie est contagieuse, plus ce pourcentage doit être élevé... La Belgique s’est fixé comme objectif d’atteindre 70% de vaccination complète dans l’ensemble de la population, commune par commune.
Il est trop tôt pour le dire. Seul le temps nous renseignera sur la durée de la protection contre le Covid et ses formes graves. En effet, certains vaccins (contre la rougeole, par exemple) confèrent une immunité à vie alors que d’autres (contre le tétanos ou la grippe, par exemple) doivent faire l’objet de rappel(s).
"La persistance de hauts taux d’anticorps et d’une bonne protection contre la maladie est très variable d’un vaccin, d’une infection et d’un individu à l’autre, explique la Pr Lucas. Dans le cas du Covid, l’immunité conférée par les vaccins dure en général 8 à 10 mois. Cependant, certaines catégories d’individus voient leur taux d’anticorps diminuer plus vite, voire ne pas augmenter après deux doses. Il s’agit de patients dont le système immunitaire est déjà affaibli par une pathologie, par un traitement immunosuppresseur (chimiothérapie, traitement antirejet de greffe, etc.) ou encore par le grand âge. Raison pour laquelle une troisième dose leur est désormais proposée."
En Belgique, pour l'instant, il s'agit des résidents de maisons de repos, des personnes présentant des facteurs de comorbidités ou de plus de 65 ans. Ce rappel se fera avec un vaccin à ARNm (Pfizer ou Moderna). "Les données récoltées dans les pays où une 3e dose a déjà été administrée (USA, Israël) sont claires, rassure Jean-Michel Dogné, professeur au département de pharmacie à l'Université de Namur et expert en pharmacovigilance auprès de l’Agence européenne des médicaments (EMA). On ne s'attend pas à des effets indésirables nouveaux ou plus intenses. Au contraire, la 3e dose en entrainerait légèrement moins qu'avec la 2e dose".
Les surdoses d’anticorps n’existent pas. Il n’y a donc aucun risque à re booster le système immunitaire en administrant un vaccin anti-Covid à quelqu’un qui a fait la maladie ou a déjà reçu deux doses de vaccin.
Il n’a pas été établi que l’immunité acquise naturellement après une infection serait supérieure ou inférieure à l’immunité vaccinale. En revanche, recevoir au moins une dose après avoir contracté le Covid augmente quand même les taux d’anticorps. Dans certains pays, les personnes qui ont déjà eu le Covid ne reçoivent qu’une seule dose de vaccin. En Belgique, les autorités ont choisi d’appliquer le schéma vaccinal complet.
L'article complet publié sur deux pages est disponible en version pdf.
(1) La balance risques-bénéfices est la comparaison des risques associés à un vaccin ou un médicament (effets indésirables éventuels) et ses bénéfices attendus pour la santé des individus et/ou de la collectivité.
La protection de vos données personnelles nous tient à coeur.